

La institución de seguridad social más grande de América Latina llega a sus 80 años en un contexto complejo: atender a una población que envejece entre enfermedades crónico-degenerativas y en medio de una crisis financiera que pone en peligro su vida.
Por: Dulce Soto
Fotos: Rafael Montiel
Los pasillos del Hospital General La Raza del IMSS resguardan dos obras de los máximos muralistas mexicanos. Entre consultorios y quirófanos se exhiben Por una seguridad completa y para todos los mexicanos, de David Alfaro Siqueiros, y El pueblo en demanda de salud, de Diego Rivera. Los murales ilustran un anhelo que permanece a 80 años de la creación del Instituto Mexicano del Seguro Social (IMSS): el acceso universal a la salud para los mexicanos.
En el hospital que fue inaugurado en 1954 se atienden nueve millones de mexicanos al año. En sus quirófanos se hicieron los primeros trasplantes de corazón, riñón e hígado; pero sus edificios marrones desgastados son muestra de la propia vida del IMSS: enfrenta el paso del tiempo y los retos que impone una población que envejece, con enfermedades crónicas costosas y un presupuesto limitado.
El 19 de enero de 2023, el Seguro Social cumplió 80 años de vida y lo hizo con logros, porque se mantiene como la institución de seguridad social más grande de América Latina. Sin embargo, también llega a su aniversario con ‘achaques’ y con el reto de encontrar el camino para que sus finanzas no lo ahoguen y pueda extender su vida.
Se ha puesto un nuevo objetivo: embarcarse en la tarea –inalcanzable al menos desde hace dos décadas– de universalizar la cobertura de salud para toda la población del país a través del IMSS-Bienestar.

MÉDICOS PARA TODOS. En Colima, se asegura que hay cobertura del 100% de médicos especialistas.
Son casi las dos de la tarde del miércoles 23 de noviembre de 2022 y, mientras pasan a revisión médica, los pacientes se sientan bajo las palmeras ubicadas a un costado del Hospital de Especialidades IMSS-Bienestar de Colima para resguardarse del sol. Con el brazo derecho enyesado por una fractura, José Venegas Francisco se sorprende de que lo reciban sin contar con afiliación al Seguro Social. La incredulidad crece cuando nota que la espera de atención no es mayor a 30 minutos y que no ha tenido que pagar por la consulta ni por las radiografías.
“Antes durábamos un buen rato porque no nos atendían. Llegábamos a Urgencias y estabas un buen rato esperando”, señala José, de 61 años y originario de Zapotitlán, Jalisco, quien espera su turno en una jardinera.
Las cosas eran distintas en 2021, cuando este hospital pertenecía a la Secretaría de Salud estatal. Pero en febrero del año pasado, Colima fue uno de los primeros estados en unirse al programa IMSS-Bienestar, la nueva estrategia del gobierno federal para brindar servicios médicos a la población abierta, luego del fracaso del Instituto de Salud para el Bienestar (Insabi).
Once meses después, las autoridades del IMSS presumen los beneficios del nuevo programa, como que hoy se tiene un porcentaje para surtir recetas médicas del 97%, cuando antes era de 87%. Pese a los avances, todavía se registran faltas. A unos pasos de la sombra donde aguarda José Venegas se ubica el área de Urgencias del hospital. La sala está llena. Uno de los pacientes tiene la cabeza vendada y el ojo derecho morado. “Toca esperar un poquito porque no sabemos en qué consultorio lo vamos a ver”, le explica una enfermera, mientras el paciente apenas asiente con la cabeza.
Este hospital sufrió daños tras el sismo del 19 de septiembre de 2022. Las grietas, cubiertas con cemento, todavía se notan. El área de observación pediátrica está en rehabilitación y otras partes del pequeño hospital están en remodelación. Por eso, no hay consultorios disponibles.
A menos de 10 kilómetros de distancia de esa unidad médica se encuentra el Hospital General de Zona Nº 1, en el municipio de Villa de Álvarez. La infraestructura es amplia y la sala de espera luce casi vacía, pero aquí, sin afiliación al IMSS, explica una enfermera, solo atienden sin costo por sospecha de covid.
El IMSS-Bienestar debe hacerse cargo de la infraestructura médica de los estados que se adhieran a él. Y, aunque esto no representa un reto económico porque, por ley, no se pueden transferir recursos del IMSS ordinario a ese programa, sí es un reto operativo. De acuerdo al análisis de expertos, las carencias y la fragmentación con las que desde hace años opera el sistema nacional de salud complican el objetivo de igualar la calidad de los servicios de salud.

SIN ESPERAS. En el Hospital General de Zona Nº 1 de Colima no hay saturación de pacientes.
Uno de los principales retos que el IMSS enfrenta a 80 años de su fundación es la presión presupuestal. El diagnóstico es conocido: mientras el número de derechohabientes y sus padecimientos aumentan en frecuencia y costo, no se han incrementado en la misma proporción los ingresos que percibe el Instituto para ofrecer atención.
Los costos de las enfermedades crónicas, la presión de las pensiones y una operación deficitaria han puesto en riesgo al IMSS desde hace casi tres décadas. En 1995, se hablabla ya de la “quiebra técnica” del IMSS, pues no le alcanzaba con sus propios recursos para cubrir sus gastos. Se estimó que no tendría dinero para operar en 2004 y se alistaron reformas para mejorar sus finanzas.
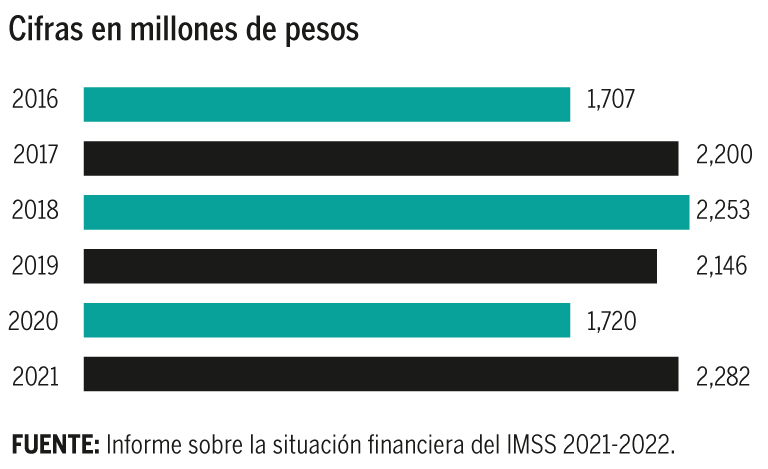
En siete años, los recursos para el IMSS casi se han duplicado.
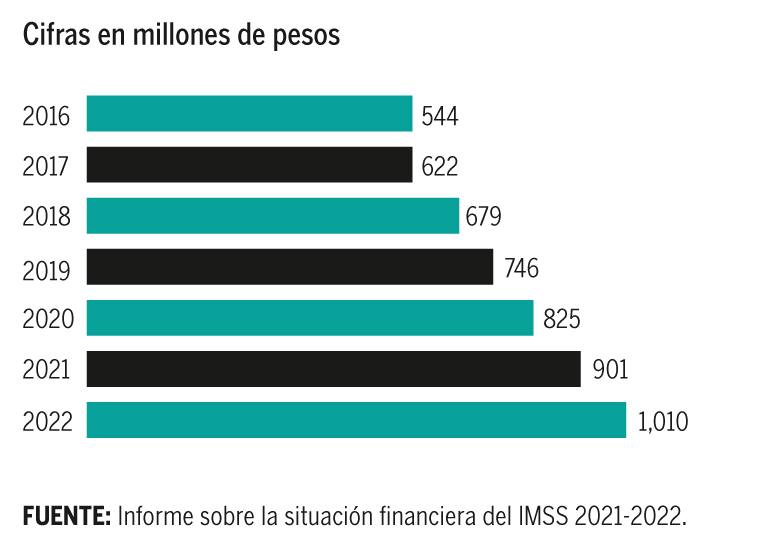
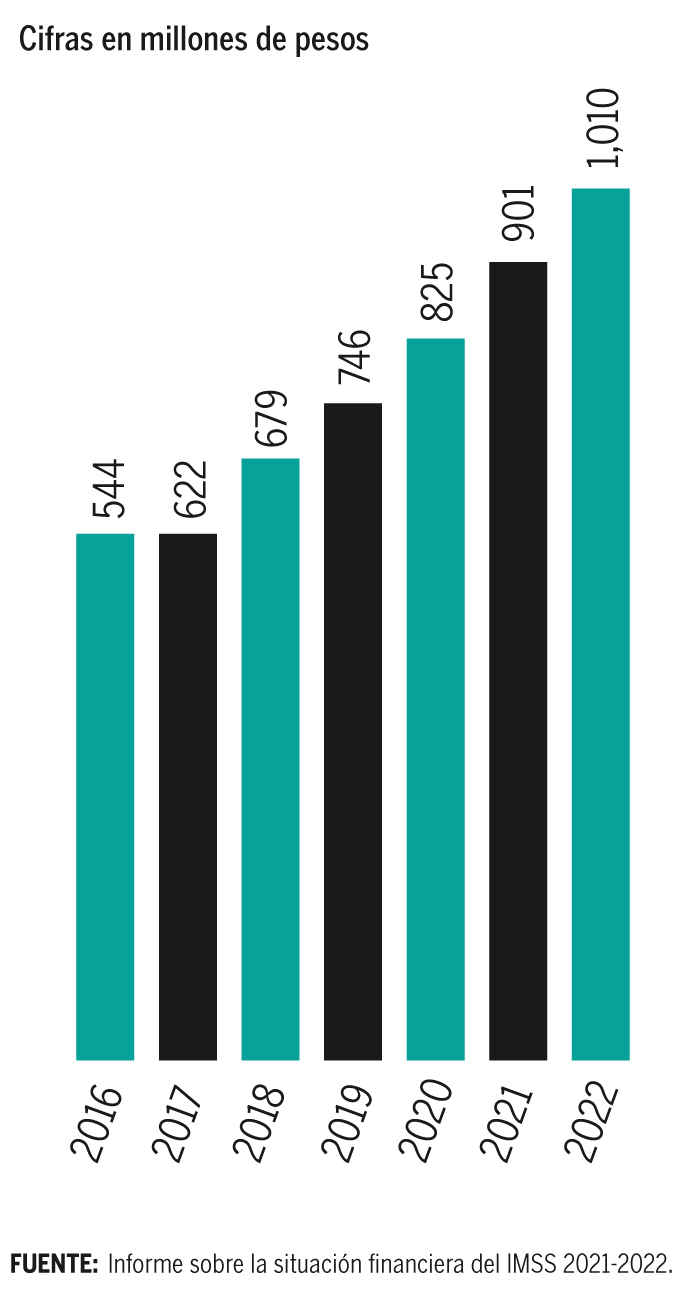
En 1997 se creó la nueva Ley del Seguro Social, con la cual se determinó otorgar un monto de pensión, según el ahorro que lograran los afiliados en su Afore. Tras este cambio, el entonces director general del IMSS, Genaro Borrego, anunció en el año 2000 que el instituto había superado la quiebra técnica y contaba con estabilidad financiera a largo plazo. Sin embargo, apenas dos años después, se prendieron de nuevo las alarmas y senadores pidieron al entonces presidente Vicente Fox transferir recursos adicionales para “rescatarlo”.
En 2010, se dijo de nuevo que el Seguro Social enfrentaba una crisis financiera y se puso en marcha un plan de “disciplina financiera” para generar ahorros y elevar sus reservas. La meta se logró en el sexenio pasado, pero impactó en la operación: el número de médicos disminuyó porque no se contrataron en la misma proporción en que crecía la derechohabiencia. No se invirtió en infraestructura y otros insumos, y el número de consultas otorgadas descendió.
Según datos del Mapeo Nacional de Desabasto de Medicinas del colectivo Cero Desabasto, entre 2017 y 2018, las recetas se surtían completamente en el IMSS en un 98%, pero el porcentaje bajó a menos de 90% a partir de 2019. Las protestas de pacientes con cáncer y sus familias se hicieron cada vez más frecuentes. Afuera del mismo Hospital La Raza padres y madres exigieron, en diversas ocasiones, una solución a la falta de medicamentos y una mejora en la atención.
La escasez de fármacos también se agravó por la crisis sanitaria de covid-19 y un modelo fallido de compras del gobierno federal. Aunque hay mejora en el abasto de medicamentos, todavía quedan pendientes. “Solo para agosto de este año, el IMSS ya había negado el doble de las recetas que rechazó en 2019, más de ocho millones de recetas”, ilustra Andrés Castañeda, coordinador del colectivo Cero Desabasto.
El propio director general del IMSS, Zoé Robledo, ha reconocido ante diputados federales que el instituto cuenta con 13 años de suficiencia financiera para dar servicio. El funcionario considera que es un éxito, pues luego de la pandemia que generó grandes impactos económicos en las instituciones de salud, las reservas financieras del IMSS pasaron de 278,000 millones de pesos al cierre de 2019 a 401,000 mdp a noviembre de 2022.

CONFUSIÓN. En este hospital todavía hay dudas si se atiende o no a la población abierta.
En los últimos cuatro años, los padecimientos que más generan gasto al IMSS han incrementado su costo por paciente.
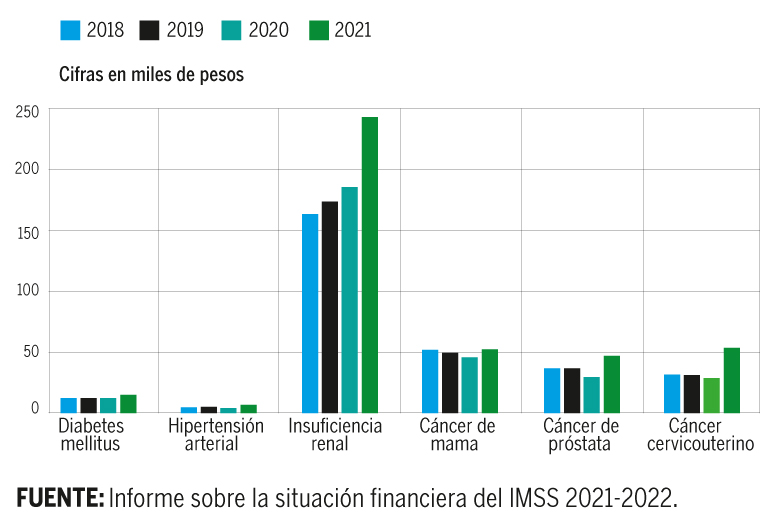

Fuente: Informe sobre la situación financiera del IMSS 2021-2022.
“Tras el reto de salud pública más grande y más prolongado que ha enfrentado una institución como la nuestra, hoy podríamos estar contando historias diferentes, la historia de un IMSS en quiebra financiera, pero no es así, los trabajadores y trabajadoras del Seguro Social sacaron la casta y estuvieron a la altura del desafío”, ha dicho Robledo.
Para Héctor Peña Baca, excoordinador de Estrategia y Planeación Financiera del IMSS, independientemente de que se diga que ahora hay uno o dos años más de suficiencia, lo cierto es que no se ha podido encontrar la solución de largo plazo para la estabilidad financiera del instituto, pues el IMSS mantiene el mismo reto de hace 28 años, que es equilibrar sus finanzas y aumentar sus ingresos propios sin sacrificar la calidad de los servicios médicos.
“Hay que resolver esa situación financiera, pero también hay que buscar la mejora para el servicio. No es óptima actualmente y no era óptima hace 10 años”, explica el también socio fundador de la consultora Blutitude Health Care Intelligence, enfocada en la asesoría de políticas públicas en salud. “Es urgente encontrar nuevas formas de balancear las finanzas del IMSS”, sostiene.
El incremento del salario mínimo y la reforma en materia de subcontratación laboral que formalizó ante el instituto a tres millones de trabajadores son algunas estrategias que han acrecentado los ingresos del IMSS. Sin embargo, esto no alcanza frente a otro gran desafío, que es el envejecimiento de la población y el cambio en las enfermedades que padecen las personas.
Ahora, prevalecen las enfermedades crónicas y de alto costo, como el cáncer, la insuficiencia renal o los males cardiovasculares. Y atender un tumor maligno o una enfermedad del corazón es más costoso que una infección común. El reto, nuevamente, es cómo financiar estos males.
Durante 2021, solo seis enfermedades crónico-degenerativas costaron 100,031 millones de pesos al IMSS. Se trata de la diabetes mellitus, la hipertensión arterial, la insuficiencia renal y los cánceres de mama, cervicouterino y próstata que afectaron a más de ocho millones de derechohabientes.



NUEVA PIEL. El Hospital Materno Infantil de Villa de Álvarez, en Colima, ya es parte del IMSS-Bienestar.
Si ese gasto se mantuviera, en cuatro años consumiría las reservas del IMSS que, en 2022, sumaron 401,000 millones de pesos.
Proyecciones de la Organización Mundial de la Salud (OMS) arrojan que, en 2040, solo en América del Norte habrá más de 3.5 millones de nuevos casos de cáncer. El escenario es complicado porque se estima que en los próximos años disminuirá, de manera paulatina, la población en activo del IMSS mientras crece el número de personas jubiladas y pensionadas. Sin embargo, algunas voces de especialistas consideran que, en materia de salud, hay menos voluntad de los gobiernos de invertir recursos.
La pandemia de covid-19, de la que también ha salido avante el IMSS, demostró que ningún sistema de salud estaba preparado para hacerle frente a una emergencia de tales dimensiones. Y, sin embargo, varios países encontraron maneras para destinar recursos a la atención de esa problemática.
“Cuando esto llegó, la sociedad, desde la perspectiva humana, económica y empresarial, se dio cuenta de que era tan importante la salud, y aparecieron recursos donde era impensable. O tres meses antes nos estábamos negando a hacer tratamientos para el cáncer o para enfermedades raras o para mejorar la población que vive con diabetes”, sostuvo en un foro Javier Picó, experto en consultoría para el sector farmacéutico y el cuidado de la salud.
Hay dos retos adicionales, pues además del costo de las enfermedades, los juicios que se tramitan contra el IMSS le generan costos. En 2021, se registraron 278,253 juicios que representan más de 60,497 millones de pesos.
Y un desafío más: el pasivo laboral que acumula cada año derivado del pago de jubilaciones, pensiones e indemnizaciones. Esta obligación financiera generará presiones al instituto hasta el año 2078, siendo 2037 el año más crítico, según proyecciones del Informe de la Situación Financiera del IMSS 2021-2022.
Además del costo de las enfermedades, los juicios que se tramitan contra el IMSS le generan costos adicionales al instituto. En 2021, se registraron 278,253 juicios y representan un pasivo contingente de 60,497.51 millones de pesos.
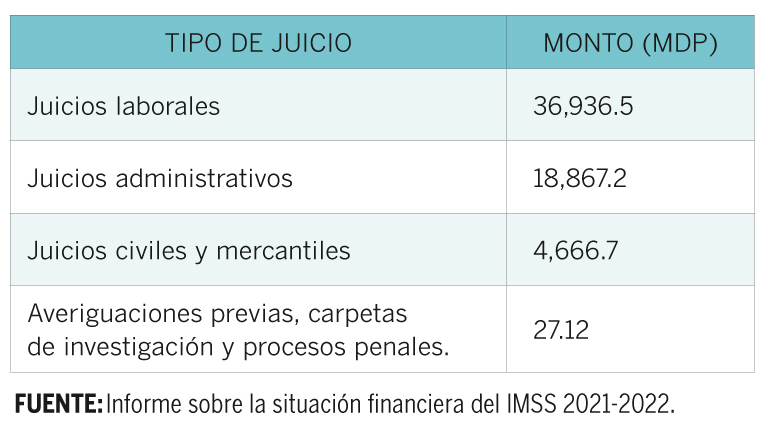
En seis años, se han destinado 12,308 mdp a juicios.

El 8 de octubre de 2022, la nuera de la señora Ana María dio a luz en el Hospital Materno-Infantil de Colima. Su nieta nació con una malformación congénita en los pulmones y, debido a que no existía un especialista que atendiera ese problema en Colima, la bebé fue trasladada a un hospital de Zapopan, Jalisco.
“La niña sigue en Zapopan, con oxígeno y todo, porque aquí no la han podido atender porque no había los suficientes aparatos o médicos especializados”, detalla la señora.
El Hospital Materno-Infantil es una de las unidades médicas que absorbió IMSS-Bienestar en Colima. Con un presupuesto de 403 millones de pesos, del que se había ejercido 67%, el programa busca mejorar los servicios de salud del estado contratando médicos, especialistas, enfermeras y remodelando hospitales y clínicas.
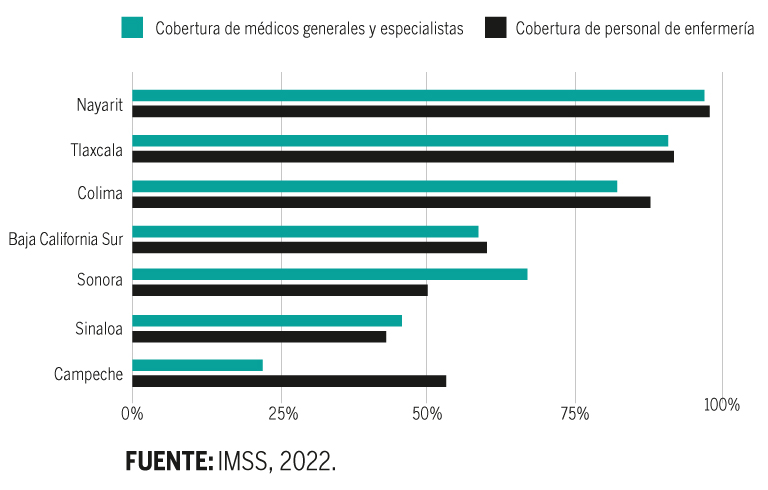
En agosto de 2022, el IMSS informó que Colima ya contaba con 310 especialistas y que le faltaban únicamente nueve para cubrir su déficit de este personal de salud. Aunque faltan pocos médicos, incluso en un estado pequeño como este, de 731,000 habitantes, el déficit impacta y ocurren experiencias como la de la señora Ana María.
También, muestra lo difícil que es universalizar el sistema de salud y acabar con las carencias. Cálculos del experto Héctor Peña Baca arrojan que, para cubrir a los 50 millones de personas sin afiliación a seguridad social que tenía el Seguro Popular con los mismos servicios que ofrece el IMSS Ordinario, se necesitarían 300,000 millones de pesos anuales.
Por ahora, en nueve entidades federativas (Nayarit, Tlaxcala, Colima, Baja California Sur, Sonora, Sinaloa, Campeche, Guerrero y Veracruz) ya opera IMSS-Bienestar, aunque todavía no queda claro de dónde provendrán los recursos con los que operará en los próximos años.
También hay algunas inconformidades. Algunos trabajadores de la salud consideran que no se les ha informado lo suficiente respecto a qué pasará con ellos si ahora atienden en hospitales de IMSS-Bienestar, pues comienzan a resentir el aumento en la carga de trabajo debido al número de pacientes que atienden.
Avances en la cobertura de médicos especialistas y enfermeras en los estados con IMSS-Bienestar.
En estas décadas, el IMSS ha sumado 1,535 unidades médicas de primer nivel de atención; 110 hospitales con medicina familiar; 2451 hospitales de segundo nivel y 36 de alta especialidad. Sin embargo, de ese universo de instalaciones, en promedio, solo la mitad se mantiene en buen estado de conservación.
Datos del IMSS indican que en el caso del tercer nivel de atención, por la antigüedad de grandes hospitales, apenas el 29% de las instalaciones se conserva en buen estado.
Muestra de ello es el Hospital General Regional Nº 25 del IMSS en el oriente de la Ciudad de México: a cinco años del sismo de septiembre de 2017 que lo dejó inservible, no se han incluido en los planes presupuestales su reconstrucción, dejando sin atención a 400,000 derechohabientes.
El sector empresarial, uno de los tres pilares de la seguridad social mexicana, lo subrayó en la ceremonia por el aniversario del IMSS, realizada el pasado 19 de enero en Palacio Nacional: “Tenemos desafíos como la infraestructura existente que data, en muchos casos, de los años 70, está rebasada en algunos lugares”, dijo el representante empresarial Héctor Tejada.
Este es otro reto que enfrenta el sistema de salud mexicano, en general, y el IMSS, en particular: dar mantenimiento a las instalaciones médicas antiguas, al tiempo de crear nuevas y de rediseñar el sistema.
El propio director del IMSS, Zoé Robledo, reconoció en la ceremonia de aniversario en el Centro Médico Nacional que todavía es un sueño por cumplir que cualquier mexicana o mexicano, sin importar su condición económica, social o cultural, sea atendido.
“Hay muchos desafíos aún, es cierto, pero tenemos rumbo y tenemos convicción: ser el IMSS del porvenir”, mencionó.
Así, con 80 años de experiencia, el IMSS encabeza lo que por años se ha intentado: universalizar el sistema de salud y que se cumpla el anhelo del mural de Siqueiros albergado en el Hospital General La Raza.
*Para este texto, se buscó al IMSS, pero hasta el cierre de esta edición no se recibió una respuesta.
EDICIÓN: Ariadna Ortega / FOTOS: Rafael Montiel / DISEÑO Y PROGRAMACIÓN WEB: Evelyn Alcántara y Salvador Buendía